Lesão do Tendão de Aquiles
Lesão do Tendão de Aquiles
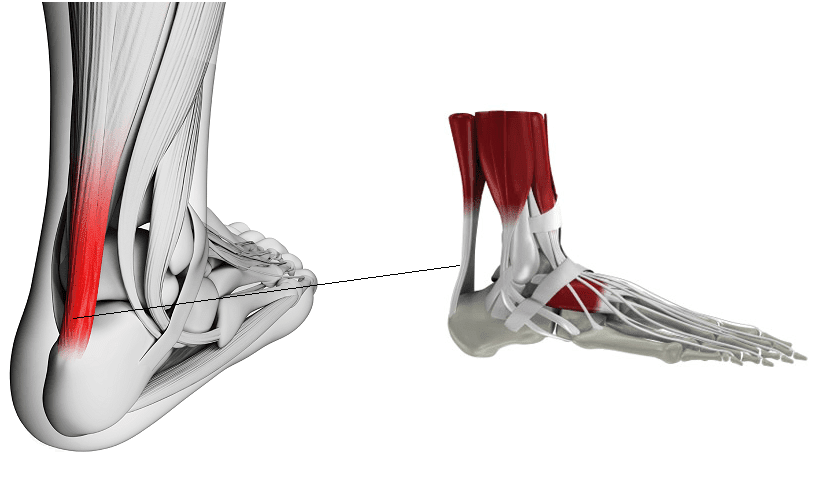
O tendão de Aquiles é uma espécie de “fita” ou “cordão” fibroso que fica na parte de trás da perna e conecta os músculos da panturrilha (gastrocnémio medial, gastrocnémio lateral e o solear – popularmente conhecidos como músculos gémeos, ou músculos da “barriga da perna”) aos ossos do calcanhar
Quando o músculo contrai ele “puxa” o tendão que, por sua vez, move o pé.
O tendão de Aquiles é muito usado em nossas atividades do dia a dia e as lesões mais comuns são: a tendinite (inflamação) e a rotura (ou ruptura).
Tendinite:
A “Tendinite do Calcâneo” ou “Tendinite de Aquiles” ocorre quando há inflamação ou degeneração do tendão de Aquiles, com inchaço e presença de dor.
Causas:
Existem dois músculos grandes na panturrilha: o gastrocnêmio e o sóleo. O tendão de Aquiles conecta esses músculos aos ossos do calcanhar.
Eles são importantes para caminhar, correr, pular, entre outras atividades comuns. Por isso, pode ocorrer inflamação devido ao desgaste do tendão – às vezes também relacionado à artrite. Em outros casos, a tendinite do calcâneo também pode ocorrer devido à inflamação decorrente de lesões e infecções.
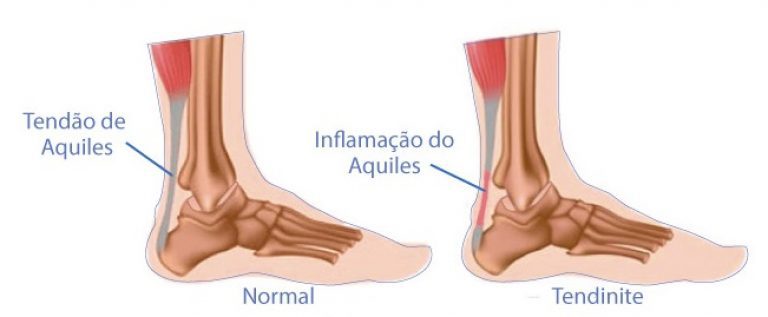
Fatores de risco:
A tendinite do calcâneo decorrente do desgaste da articulação é muito comum em jovens, principalmente os que praticam atividade física. O problema pode ocorrer em pessoas que caminham, correm ou em atletas de outras modalidades. Esportes como o basquete e o vôlei exigem pulos constantes que depositam muito estresse sobre o tendão de Aquiles. O aumento da intensidade dos exercícios e a falta de alongamento também podem levar à tendinite do calcâneo.
Sintomas:
Os sintomas incluem dor no calcanhar e no tendão ao praticar atividades simples, como andar ou correr. A área pode ficar dolorida e rígida principalmente durante a manhã, ao acordar. O tendão pode ficar dolorido e sensível ao toque e a simples movimentos. A pele sobre o tendão também pode ficar inchada e quente.
Diagnóstico:
Um exame físico no próprio consultório médico já é capaz de confirmar o diagnóstico. Nele, o médico examinará a sensibilidade no tendão e a dor presente na região. No entanto, se a causa dos sintomas ainda não estiver totalmente clara, o especialista poderá solicitar alguns exames de imagens, como radiografias e exames de ressonância magnética.
Tratamento:
Os principais tratamentos para a tendinite do calcâneo não envolvem cirurgia. Geralmente é feito com uso de compressas de gelo no local da dor, durante 20 minutos, de 3 a 4 vezes por dia, repouso das atividades, uso de sapato fechado e confortável, sem salto como um tênis, por exemplo.
Medicamentos anti-inflamatórios (receitados por médicos) podem ser úteis para aliviar a dor e o desconforto e a suplementação com colágeno também pode ser útil para regeneração do tendão. A dor na panturrilha e no calcanhar deve desaparecer em poucos dias, mas se for muito intensa ou demorar mais de dez (10) dias para cessar, a Fisioterapia pode ser indicada.
Ruptura ou Rotura:
Uma rotura ou ruptura do tendão de Aquiles ocorre quando o tendão se “rompe ou rasga” separando os tecidos que compõem o tendão.
A ruptura acontece muitas vezes em decorrência da existência prévia de fenómenos de tendinose pelos microtraumatismos do desporto ou degeneração (envelhecimento) do tendão.
Na maioria dos casos, a ruptura ocorre na parte inferior do tendão (logo acima do calcanhar), mas pode ocorrer em qualquer local ao longo do tendão. Perante um tendão saudável a lesão pode surgir no osso ou no músculo.
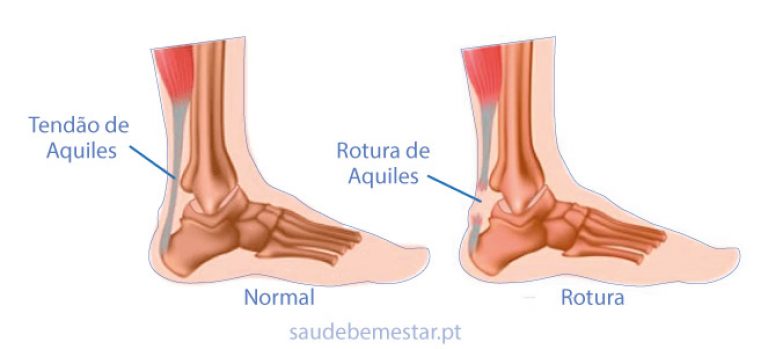
RUPTURA/Rotura total – Na rotura total do tendão de Aquiles os tecidos rompem de uma forma completa, ou seja, o tendão fica “separado” completamente.
RUPTURA/Rotura parcial – Numa rotura parcial do tendão de Aquiles o tendão não rompe completamente, ocorre apenas uma ruptura incompleta. As lesões parciais podem variar bastante de gravidade de acordo com sua extensão. Uma rotura total é mais frequente do que uma rotura parcial.
A rotura parcial também pode apresentar dor que pode ir de moderada a intensa e se não for reconhecida pode evoluir, rapidamente, para uma rotura total.
Causas:
As causas mais comuns do rompimento do tendão de Aquiles são:
- Excesso de treino;
- Voltar ao treino intensivo após um período de descanso;
- Corrida em subidas de ladeiras ou montanhas;
- Usar sapato de salto alto diariamente pode favorecer;
- Atividades com saltos.
Pessoas que não praticam atividade física podem ter uma ruptura ao iniciar uma corrida rápida, para pegar o ônibus, por exemplo.
Sintomas:
- Dor súbita e severa pode ser sentida na “parte de trás” do tornozelo ou da “barriga da perna”, muitas vezes descrita como “ser atingido por uma pedra ou um tiro” ou “como alguém a pisar na parte de trás do tornozelo”;
- Som semelhante a um estalido alto pode ser ouvido;
- Descontinuidade (“gap”) ou depressão (vazio) pode ser sentida e vista no tendão acima do calcâneo (osso do calcanhar);
- Impossibilidade de se colocar em “pontas de pés” do lado afetado;
- Dor inicial, edema (inchaço) e rigidez podem ser seguidas por contusões e fraqueza (não conseguir apoiar o pé no chão, caminhar).
Diagnóstico:
É feito pelo médico ortopedista após recolher a história clínica, realizar o exame físico e alguns meios complementares de diagnóstico (MCDT).
Um teste simples é “esticar” os “músculos gémeos ou da barriga da perna” enquanto está deitado de barriga para baixo (teste de Thompson). Na impossibilidade de conseguir elevar o pé existe, muito provavelmente, uma rotura no tendão. Este teste isola a conexão entre os “músculos gémeos” e o tendão e elimina outros tendões que ainda podem permitir um movimento fraco.
O médico pode solicitar os seguintes exames:
- Radiografia simples (RX) – Não sendo um exame muito útil, pode identificar uma avulsão de fragmento ósseo do calcâneo;
- Ecografia ou ultrassonografia – A Ecografia (ou ultrassonografia) da perna e da coxa pode ajudar a avaliar a possibilidade de trombose venosa profunda e também pode ser usada para descartar um quisto (ou cisto) de Baker. A ecografia pode identificar a ruptura do tendão de Aquiles ou sinais de inflamação (tendinite ou tendinose);
- Ressonância Magnética (RM) – A ressonância magnética é extremamente sensível para o diagnóstico e permite determinar se ainda existe tendão em continuidade; Possibilita outros diagnósticos como tendinite, tendinose e bursite.
A dor na “parte de trás do calcanhar” nem sempre é devido à rotura do tendão de Aquiles. No diagnóstico diferencial são de considerar a tendinite (inflamação do Aquiles) e a bursite (inflamação das bursas), entre as patologias mais frequentes que provocam dor na região do Aquiles.
Tratamento:
O objetivo do tratamento é restaurar a função do tendão, para tal, é necessário que os tecidos que compõem o tendão cicatrizem “unidos” entre si. Desta forma, será possível ao doente voltar ao mesmo nível de atividades antes da lesão. Recuperar a função do tendão de Aquiles após uma lesão é crítico para possibilitar a caminhada. Podemos dividir as opções de tratamento em cirúrgicas e não cirúrgicas.
Tratamento não cirúrgico: O tratamento não cirúrgico é frequentemente usado para não-atletas ou para pessoas com um baixo nível geral de atividade física que não irão beneficiar com a cirurgia. Nos idosos e pessoas com complicações clínicas também devemos considerar como primeira opção o tratamento conservador (não cirúrgico).
Inicialmente é realizado um gesso abaixo do joelho com o pé em equino (pé em acentuada flexão plantar, “para baixo”). Embora não seja rotineiro, é possível realizar uma RMN (Ressonância Magnética Nuclear) para verificar que os topos do tendão se encontram em contacto.
O gesso é mudado, em intervalos de duas a quatro semanas, para esticar lentamente o tendão de volta ao seu comprimento normal.
Normalmente este tratamento decorre ao longo de 8 a 12 semanas. Durante este período são ensinados exercícios de fortalecimento e flexibilidade globais.
O tratamento não cirúrgico também inclui a utilização de:
- Medicação anti-inflamatória não esteróides (AINEs), permitem aliviar a dor e reduzir o edema (inchaço);
- Fisioterapia;
- Calçado de apoio e Ortóteses;
- Terapia de Ondas de Choque Extracorporal;
- Realizar repouso;
- Fazer a elevação do pé.
Tratamento Cirúrgico (Cirurgia): A cirurgia (ou operação) na rotura do tendão de Aquiles é frequentemente indicada em pessoas saudáveis e ativas que desejam retomar atividades como caminhadas, corrida, ciclismo, etc. Mesmo aqueles que são menos ativos, podem ser candidatos para a reparação cirúrgica do tendão.
A decisão de operar deve ser discutida com seu cirurgião ortopedista. A intervenção cirúrgica de uma rotura do tendão de Aquiles, geralmente, é realizada em ambulatório. Isso significa que o paciente é operado e vai para casa no mesmo dia.
Abordagens cirúrgicas distintas:
A primeira é realizar a intervenção por via percutânea, permitindo realizar uma cirurgia minimamente invasiva, através de pequenas incisões. Uma espécie de agulhas com suturas anexadas são passadas, permitindo suturar o tendão de Aquiles.
A segunda abordagem é por via aberta (método tradicional, onde o cirurgião faz uma incisão aberta para aceder ao tendão). Isso começa com uma incisão feita na parte de trás da perna, logo acima do calcâneo (osso do calcanhar). Depois de o cirurgião encontrar as duas extremidades do tendão rompido, estas extremidades são suturadas. A incisão é posteriormente fechada.
A técnica cirúrgica será determinada previamente pelo ortopedista, dependendo do tipo e localização da rotura, entre outros fatores. No pós-operatório, indiferente da técnica cirúrgica escolhida, o doente fica imobilizado com pé em equino.
Recuperação do Paciente:
Após a cirurgia, o paciente é colocado com uma tala ou uma “bota em gesso” desde o pé até ao joelho. Normalmente, o paciente não pode caminhar nem colocar peso na perna envolvida.
Muletas, andarilho ou cadeira de rodas são usados para permitir que o paciente permaneça móvel nos primeiros tempos. Os pacientes são encorajados a manter a perna operada elevada acima do nível do coração para diminuir o edema (inchaço) e a dor.
Os doentes, geralmente, são vistos no consultório duas semanas após a cirurgia. A tala ou molde é removida e a incisão cirúrgica é avaliada. Os pontos, geralmente, são removidos neste momento, caso seja necessário.
Após duas a seis semanas, dependendo do protocolo pós-operatório e da preferência do cirurgião, os pacientes podem ter permissão para começar a realizar alguma força.
Após seis semanas, geralmente, é permitido realizar força com o peso total do corpo. A fisioterapia deverá ser iniciada e destina-se a restaurar a amplitude de movimento do tornozelo. O fortalecimento dos “músculos gémeos” e do Aquiles é gradualmente permitido à medida que o tendão cicatriza. Geralmente, é possível retomar a atividade completa após seis meses.
O tempo de recuperação após a cirurgia pode estender-se até um ano, até que o paciente possa alcançar uma reabilitação completa.
Convênios Atendidos

convênios-principal
NÃO ENCONTROU O SEU CONVÊNIO NA LISTA?
Não se preocupe: oferecemos atendimento particular e também serviço diferenciado de auxílio e solicitação de reembolsos de consultas e procedimentos junto a diversos convênios.
Conheça nossos especialistas
O Centro Ortopédico conta com uma equipe de profissionais com amplo conhecimento e experiência em patologias ortopédicas, sempre prontos para oferecer atendimento e tratamento diferenciados aos nossos pacientes.
Ortopedista especialista em Tratamento da Dor, Cirurgia de Coluna e Joelho.